 Общая информация
Общая информация
Посттромбофлебитическая болезнь, или посттромбофлебитический синдром – хроническое заболевание, которое развивается после того, как пациент перенес тромбоз глубоких вен нижних конечностей. Посттромбофлебитическая болезнь – типичная разновидность ХВН – хронической венозной недостаточности. По современным данным этой болезнью страдает около полутора процентов населения земли.
Причины посттромбофлебитической болезни
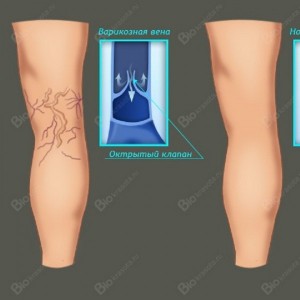
Во время тромбоза в просвете сосуда появляется тромб. После того, как острый процесс стихает, тромб частично рассасывается, а частично заменяется соединительной тканью. Если преобладает процесс рассасывания, то просвет вены восстанавливается. Если же тромб полностью заменяется соединительной тканью, то просвет сосуда исчезает, происходит окклюзия.
Если просвет вены восстанавливается, то клапанный аппарат в том месте, где располагался тромб, разрушается. Таким образом, независимо от того, какой процесс преобладает после стихания острой стадии тромбоза, его исходом является стойкое нарушение течения крови в глубоких венах.
Давление в глубоких венах повышается, из-за чего вены, которые соединяют поверхностные вены с глубокими (перфорантными) расширяются и начинают хуже функционировать. Кровь, текущая в глубоких венах, усиленно поступает в поверхностные, из-за этого подкожные вены также расширяются и становятся несостоятельными. Постепенно в процесс оказываются вовлечены все вены в нижних конечностях.
Из-за нарушения питания кожи на ней образуются трофические язвы, а мышцы, качающие кровь по венам, ослабевают, что только усиливает венозную недостаточность.
Классификация посттромбофлебитической болезни
Существует две формы заболевания – отечная и отечно-варикозная. Также выделяется три стадии болезни:
- «Синдром тяжелых ног», возникновение на ногах переходящих отеков;
- Стойкие отеки, экземы, нарушение пигментации кожи и другие трофические расстройства;
- Трофические язвы.
Симптомы посттромбофлебитической болезни
Первые проявления посттромбофлебитической болезни иногда появляются спустя длительный промежуток времени после острого тромбоза – через месяцы и даже года.
- Сначала пациенты обычно жалуются на боль в ногах, чувство распирания, тяжесть при стоянии или ходьбе. Стоит прилечь и придать конечности слегка возвышенное положение, как симптомы пропадают.
- Ночные судороги в мышцах больной ноги. В четверти случаев вместе с посттромбофлебитической болезнью у пациента наблюдается варикозное расширение поверхностных вен.
- Отёки различной силы и степени выраженности. Спустя несколько месяцев после появления стойких отеков начинается изменение мягких тканей. В подкожной клетчатке и коже развивается фиброзная ткань, сами мягкие ткани уплотняются, кожа утрачивает подвижность из-за сильного соединения с клетчаткой.
- Пигментация в виде колец, которая захватывает собой всю нижнюю треть голени, начинаясь от лодыжек. Позже именно в этой области чаще всего развиваются мокнущие и сухие экземы, дерматиты, а в последнюю стадию болезни развиваются трофические язвы, которые очень плохо заживают.
Посттромбофлебитическая болезнь протекает по-разному. У одних людей достаточно долго тянется период, когда проявляется только умеренная симптоматика, у других заболевание напротив, быстро прогрессирует, из-за чего развивается стойкое трофическое расстройство и утрата трудоспособности.
Лечение посттромбофлебитической болезни
Лечение болезни можно разделить на несколько этапов:
- Адаптационный период - время в течение года после диагностирования заболевания. Пациентам обычно назначают консервативную терапию. Оперативное вмешательство возможно лишь в том случае, когда нарушение кровообращение в пораженной конечности начинает прогрессировать слишком рано.
- Постадаптационный период – период, когда начинается уже более серьезное лечение, которое зависит от стадии и формы заболевания. Пациентам рекомендуют физиотерапию и эластическую компрессию на самых первых стадиях, когда признаки нарушения работы вен еще не слишком заметны. Также больным следует воздержаться от тяжелого труда, работы, которая связана с долгим пребыванием на ногах, а также от работы на холоде или в горячих цехах.
Если кровообращение нарушается, то пациенту прописывают никотиновую кислоту, антиагреганты (ацетилсалициловую кислоту, бутадион, пентроксифиллин, дипиридамол), а также препараты, которые снижают воспаление вен (тибенозид, троксевазин, венорутон, эскузан). Если наблюдаются трофические расстройства, то назначаются десенсибилизирующие препараты (понижающие чувствительность), а также аевит и пиридоксин. - Период хирургического лечения. Любая операция может только несколько отдалить то время, когда в венозной системе возникнут патологические изменения. Именно поэтому хирургическое лечение проводят редко, и только в том случае, когда консервативное лечение медикаментами не дало нужных результатов.
Существует несколько видов операция при посттромбофлебитическом синдроме:
- Корригирующие операции – перевязка связывающих вен и удаление расширившихся подкожных вен;
- Реконструктивные вмешательства – обходное шунтирование и пластика вен;
Однако любое лечение при неблагоприятном течении болезни не останавливает, а лишь отстрачивает дальнейшее ее развитие. Спустя 10 лет после диагностирования болезни при удачном лечении у 38% пациентов наступает инвалидность.



















































Комментарии пользователей
Евгений
2 февраля 2014 г.Здравствуйте, три месяца назад надорвал связки на голеностопе, пришлось ходить две недели в гипсу, после того как сняли гипс заметил что воспалились вены на руке на изгибе локтя, по назначению врача стал пить" венорус" и мазать на руку гепариновую мазь восппление переместилось с бицепса на предплечье в течении двух недель воспаление прошло, гдето месяц назад ни стого ни сего начало болеть икроножная мышца ближе к стопе на ощюп обнаружил воспалённые вены, обратился к флебологу через узи выявили что у меня флотирующий тромбоз глубоких вен правой ноги от стопы до 1/3 бедра просвет в вене на 90 % тромба. 10 дней капельниц, уколы в живот ношу специальный чулок, на 5 день боль прошла, сейчас принимаю варфарин мне ещё не подобрали ешо дозировку здаю кровь через день.сейчас второй день кашель насморк головная боль температура 37.2. какие современные эфективные процедуры я могу пройти чтоб улутшить качество жизни с этим заболеванием? Какое лечение в последующие годы? Сколько с этим забаливанием лежат в стационаре? (Лежу 16 дней на севодняшний день остались уколы в живот севодня 16, венорус, варфарин) я военный могу ли с этим заболеванием полноценно жить?
Ответить